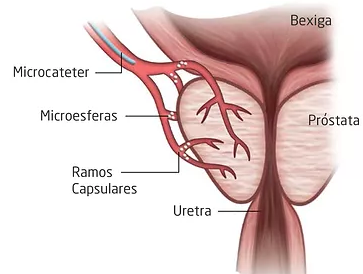
EMBOLIZAÇÃO HEMORROIDÁRIA
A equipe RIVOA traz para o Rio de Janeiro a técnica inovadora de embolização hemorroidária, uma técnica minimamente invasiva, com eficácia comparada a técnica cirúrgica, porém sem necessidade de manipulação do ânus e do reto e, portanto, sem as complicações comuns das técnicas convencionais como dor, feridas e infecções pós-operatórias.
Em primeiro lugar é preciso entender o que são hemorróidas. O plexo hemorroidário existe em todas pessoas, é um conjunto de veias localizadas na região do reto e do ânus que têm a função de ajudar no controle da pressão intra-abdominal e na função dos esfíncteres anais.
Quando há um aumento da pressão nas veias do plexo hemorroidário, pode ocorrer a dilatação dessas veias, formando as chamadas hemorroidas. Esse aumento de pressão pode ser causado por fatores como constipação crônica, esforço excessivo durante a defecação, gravidez ou outras condições que aumentem a pressão abdominal. As hemorroidas podem ser internas ou externas, dependendo da sua localização.
1. Hemorroidas Internas:
Localização: Situam-se acima da linha dentada, dentro do reto.
Sintomas: Geralmente, as hemorroidas internas não causam dor, pois a mucosa retal tem poucas terminações nervosas sensíveis à dor. No entanto, podem causar sangramento indolor durante a defecação. Em casos mais avançados, podem prolapsar, ou seja, sair pelo ânus, causando desconforto ou a sensação de massa no ânus.
Classificação: As hemorroidas internas são frequentemente classificadas em graus, de acordo com o grau de prolapso:
Grau I: Não prolapsadas, apenas sangramento.
Grau II: Prolapsam durante a defecação, mas retornam espontaneamente.
Grau III: Prolapsam durante a defecação e precisam ser empurradas de volta manualmente.
Grau IV: Permanecem prolapsadas e não podem ser empurradas de volta.
2. Hemorroidas Externas:
Localização: Situam-se abaixo da linha dentada, ao redor do ânus, sob a pele.
Sintomas: As hemorroidas externas podem causar dor intensa, especialmente se um coágulo sanguíneo (trombose) se formar dentro da veia hemorroidária. Outros sintomas incluem inchaço, coceira e sangramento. A dor tende a ser aguda e súbita, especialmente quando associada a uma trombose.
3. Hemorroidas Prolapso-Trombosadas:
Embora tecnicamente sejam uma combinação dos tipos acima, as hemorroidas prolapsadas (internas que saem do ânus) podem se tornar trombosadas, causando dor intensa e necessitando de tratamento cirúrgico urgente.
O plexo hemorroidário, diferente de quase todas as veias do corpo, possui uma nutrição diretamente das artérias que nutrem o reto, funcionando de forma semelhante ao corpo cavernoso do pênis durante a ereção, por isso, quando ocorre um sangramento o sangue é vivo e não escuro, como quando tiramos amostras de sangue no laboratório, e podem ser de grande monta, levando a anemia.
No final da década de 90 e início dos anos 2000, foram desenvolvidas técnicas cirúrgicas visando a ligadura destas artérias por via retal com o intuito de aumentar a eficácia do tratamento e evitar ligadura e ressecções maiores do plexo hemorroidário1.
Pensando nisso, em 2015, um radiologista intervencionista francês publicou o primeiro trabalho descrevendo a técnica de embolização hemorroidária, que consiste no fechamento das artérias retais que nutrem o plexo hemorroidário, por acesso vascular pela artéria femoral ou radial, sem manipulação do ânus e pelo reto2.
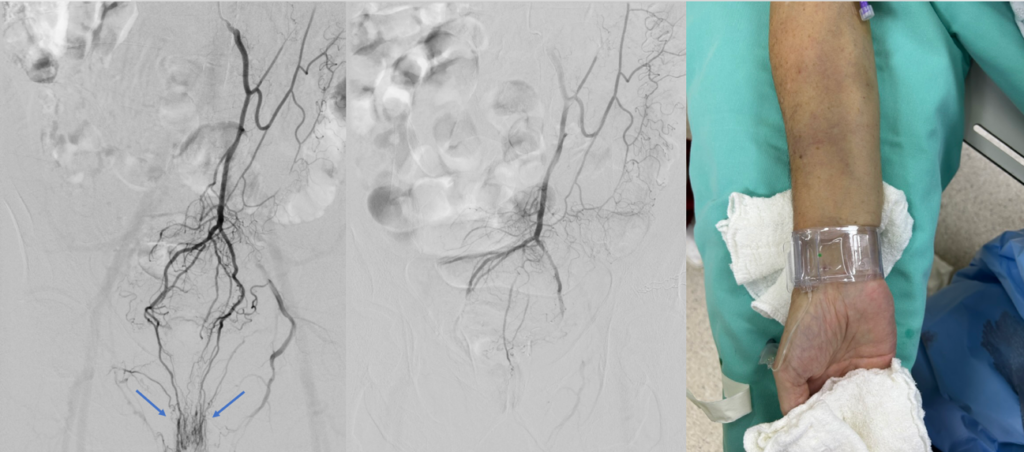
Legenda: À esquerda uma arteriografia das artérias retais demonstrando a presença de hemorróidas próximas ao ânus. No meio, aspecto após a embolização, demonstrando o desaparecimento das hemorróidas. À direita o único curativo após o procedimento realizado por acesso vascular no punho do paciente.
Quais seriam as vantagens em se realizar a embolização das artérias hemorroidárias (EAH) em comparação com a cirurgia convencional e a ligadura elástica ambulatorial (LEA) para o tratamento de hemorroidas?
Em relação à cirurgia convencional:
1. Menor dor pós-operatória: A EAH está associada a níveis significativamente mais baixos de dor pós-operatória. Um estudo randomizado mostrou que a dor média durante a primeira evacuação após a cirurgia foi de 6,08 ± 4,41 no grupo de cirurgia e 0 no grupo de embolização (P = .001).[3]
2. Menor uso de analgésicos: O uso de medicação para dor foi significativamente menor no grupo de embolização em comparação com o grupo de cirurgia (28,92 doses ± 15,78 vs 2,4 doses ± 5,21; P < .001).[3]
3. Menor tempo de hospitalização e recuperação: A EAH geralmente requer uma hospitalização mínima, com muitos pacientes sendo liberados no mesmo dia ou no dia seguinte ao procedimento.[4]
4. Menor taxa de complicações graves: A EAH apresenta um perfil de segurança maior, com raríssimas complicações graves relatadas.[3-4]
Em relação à ligadura elástica ambulatorial (LEA):
1. Menor dor pós-procedimento: A EAH tende a causar menos dor pós-procedimento em comparação com a LEA. Estudos mostram que a dor média durante a primeira evacuação após a EAH é praticamente inexistente, enquanto a LEA pode causar desconforto considerável.[3][5]
2. Menor necessidade de procedimentos adicionais: A EAH tem uma menor taxa de recorrência e necessidade de procedimentos adicionais em comparação com a LEA. Estudos mostram que a LEA pode necessitar de múltiplas sessões para alcançar resultados semelhantes.[5-6]
3. Alta taxa de satisfação do paciente: A satisfação dos pacientes com a EAH é alta, com muitos relatando melhora significativa nos sintomas e na qualidade de vida.[3-4]
4. Preservação da anatomia e função: A EAH preserva a anatomia e a função do esfíncter anal, reduzindo o risco de incontinência, uma complicação potencial da LEA.[4][7]
Essas vantagens fazem da embolização das artérias hemorroidárias uma opção atraente para o tratamento de hemorroidas, especialmente para pacientes que desejam evitar a dor e as complicações associadas à cirurgia convencional e à ligadura elástica ambulatorial. A embolização hemorroidária está indicada para o tratamento de todos os tipos de hemorróidas internas, porém nos tipos 3 e 4, após a embolização, pode ainda persistir algum tecido no ânus, que chamamos de plicoma, que pode causar desconforto ao paciente e precise ser ressecado de forma cirúrgica, porém com maior segurança, pela redução do volume e nutrição sanguínea das varizes hemorroidárias.
1. Doppler-Guided Hemorrhoidal Artery Ligation. Scheyer M, Antonietti E, Rollinger G, Mall H, Arnold S. American Journal of Surgery. 2006;191(1):89-93. doi:10.1016/j.amjsurg.2005.10.007.
2. Emborrhoid: A New Concept for the Treatment of Hemorrhoids With Arterial Embolization: The First 14 Cases. Vidal V, Sapoval M, Sielezneff Y, et al. Cardiovascular and Interventional Radiology. 2015;38(1):72-8. doi:10.1007/s00270-014-1017-8.
3.Embolization of the Superior Rectal Arteries Versus Closed Hemorrhoidectomy (Ferguson Technique) in the Treatment of Hemorrhoidal Disease: A Randomized Clinical Trial.Falsarella PM, Nasser F, Affonso BB, et al. Journal of Vascular and Interventional Radiology : JVIR. 2023;34(5):736-744.e1. doi:10.1016/j.jvir.2023.01.022.
4.Superior Rectal Artery Embolization for Symptomatic Grades 2 and 3 Hemorrhoidal Disease: 6-Month Follow-Up Among 43 Patients. Stecca T, Farneti F, Balestriero G, et al. Journal of Vascular and Interventional Radiology : JVIR. 2021;32(9):1348-1357. doi:10.1016/j.jvir.2021.06.005.
5.The Hemorrhoid Laser Procedure Technique vs Rubber Band Ligation: A Randomized Trial Comparing 2 Mini-Invasive Treatments for Second- And Third-Degree Hemorrhoids. Giamundo P, Salfi R, Geraci M, et al. Diseases of the Colon and Rectum. 2011;54(6):693-8. doi:10.1007/DCR.0b013e3182112d58.
6.Haemorrhoidal Artery Ligation Versus Rubber Band Ligation for the Management of Symptomatic Second-Degree and Third-Degree Haemorrhoids (HubBLe): A Multicentre, Open-Label, Randomised Controlled Trial. Brown SR, Tiernan JP, Watson AJM, et al. Lancet (London, England). 2016;388(10042):356-364. doi:10.1016/S0140-6736(16)30584-0.
7.Rectal Artery Embolization for Hemorrhoidal Disease: Anatomy, Evaluation, and Treatment Techniques. Panneau J, Mege D, Di Bisceglie M, et al. Radiographics : A Review Publication of the Radiological Society of North America, Inc. 2022;42(6):1829-1844. doi:10.1148/rg.220014.